― 現場で崩れないための実践的思考法 ―
救急隊の臨床推論は、診断名を当てることではありません。
目的は次の4つです。
- 外してはいけない病態を外さないこと
- 傷病者と隊の安全を守ること
- 限られた情報で最適な判断を行うこと
- 病院へ「思考の出発点」を渡すこと
CTも採血もない現場で求められるのは、「診断力」ではなく「致命的な見逃しを防ぐ思考力」です。救急隊の臨床推論とは、時間・情報・資源が制限された状況で、危険を優先的に否定していく構造化された判断過程です。
1 最初の30秒がすべてを決める
① 現場の安全確認

臨床推論は必ず安全確認から始まります。
- 異臭はないか
- 化学物質や中毒の可能性はないか
- 複数傷病者はいないか
- 自傷・他害リスクはないか
例えば有機リン中毒の現場で「異臭」に気づけるかどうかは、健康や生死を分けます。診断よりも先に、環境リスクを否定します。
② ABCで“最悪”を上に置く

重要なのは「問題なさそう」ではなく、「何を否定できたか」です。
- A:気道は本当に保たれているか
- B:呼吸の質はどうか
- C:循環は安定しているか
- D:意識障害の原因は何か
血圧が正常でもショック初期は存在します。SpO₂が正常でも重症呼吸不全は存在します。数値は安心材料ではなく、評価材料です。
2 呼吸数とトレンドを軽視しない
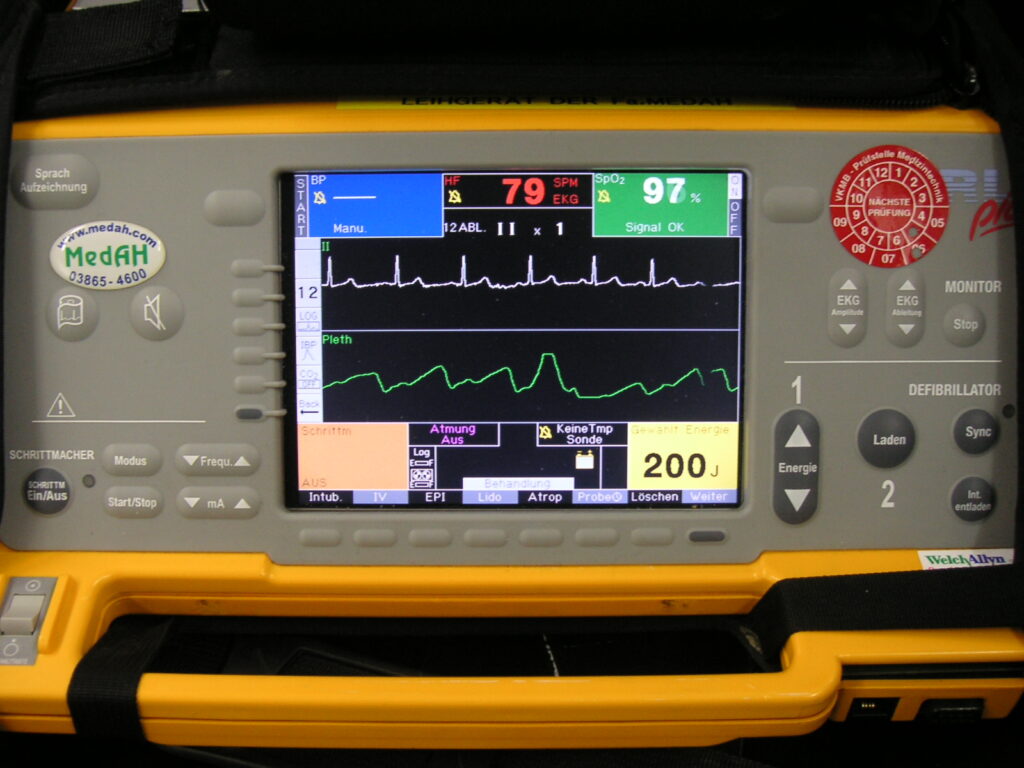
呼吸数は最も早く変化するバイタルです。
- 現場到着時 18回
- 収容後 24回
- 搬送中 30回
この増加は明らかな悪化です。
「呼吸数30回です」ではなく、
「18回から30回へ増加しています」と伝える。
代謝性アシドーシス、敗血症、肺塞栓、ショック初期ではSpO₂より先に呼吸数が上がります。トレンドを見ることは、時間軸を持った臨床推論です。
3 違和感を言語化する

違和感は経験ではなく、言葉にして扱います。
- 症状の割に徐脈
- 血圧は保たれているが皮膚冷感が強い
- 胸痛はないが冷汗が強い
- めまいと言うが回転性ではない
この一文が次の行動を決めます。言語化できない違和感は、行動につながりません。
4 症例で考える臨床推論
症例1|胸痛なしの嘔気と冷汗
70代男性、嘔気と冷汗。胸痛なし。血圧正常。脈拍52。
違和感:「症状の割に徐脈」「冷汗が強い」
行動:12誘導心電図
結果:Ⅱ・Ⅲ・aVFでST上昇、I・aVLで下降。
胸痛がなくてもACSは存在します。典型症状に引きずられないことが重要です。
症例2|SpO₂正常の呼吸苦
60代女性、呼吸苦。SpO₂ 97%。呼吸数32回。
違和感:「SpO₂は正常だが呼吸数が多い」
行動:呼吸数トレンド確認、肺塞栓症を想起。
結果:呼吸数増加、頻脈あり。肺塞栓疑いで搬送。
酸素飽和度に安心しない。呼吸数が示すのは“代償”です。
症例3|めまいの正体
80代男性、めまい。血圧やや低下。
違和感:「回転性ではない」「立ちくらみに近い」
行動:起立で悪化、徐脈あり。
結果:心原性失神を否定できない。
“めまい”という言葉を分解することが臨床推論です。
5 ST変化の伝え方
必ず伝えること:
- どの誘導か
- 上昇か下降か
- 連続誘導か
Ⅱ・Ⅲ・aVFでST上昇を認めます。I・aVLで下降を認めます。
ミリ数は聞かれたら答えられる状態で良い。しかし方向は必須です。
6 バイアスと戦う
アンカリング
「たぶん〇〇だろう」と思った瞬間から、それ以外を見なくなる。
確証バイアス
都合のよい情報だけを集める。
対策:
- この仮説が間違っていたら何が危険か?
- 否定する所見はないか?
問いを持つことが最大の防御です。
7 病院連絡の質が結果を変える
70代男性、嘔気と冷汗。
症状の割に徐脈あり。
Ⅱ・Ⅲ・aVFでST上昇。
呼吸数18→28へ増加。
下壁虚血疑いで搬送。
診断を断定するのではなく、思考を共有する。
まとめ
- 安全を最初に否定する
- 違和感を言語化する
- 行動で確認する
- トレンドを追う
- 思考を次へ渡す
救急隊の臨床推論は診断競技ではありません。
外してはいけないものを外さないための構造化思考です。




コメント